آریتمی قلبی چیست؟
آریتمی قلبی، یا ضربان قلب نامنظم، مشکلی در نرخ یا ریتم ضربان قلب شما است. قلب شما ممکن است خیلی سریع، خیلی کند، یا با ریتم نامنظم بتپد.
طبیعی است که ضربان قلب شما در طول فعالیت بدنی سریع شود و در هنگام استراحت یا خواب کاهش یابد. همچنین طبیعی است که گاهی احساس کنید قلبتان یک ضربان را نادیده میگیرد. اما ریتم نامنظم مکرر ممکن است به این معنی باشد که قلب شما به اندازه کافی خون به بدن شما پمپاژ نمیکند. شما ممکن است احساس سرگیجه، ضعف یا علائم دیگری داشته باشید.
آریتمی قلبی قابل درمان با دارو یا روشهای پزشکی برای کنترل ریتمهای نامنظم است. اما اگر درمان نشوند، آریتمیها میتوانند به قلب، مغز یا سایر اعضای بدن آسیب برسانند. این میتواند منجر به سکته مغزی، نارسایی قلبی یا ایست قلبی تهدیدکننده زندگی شود. در طول ایست قلبی، قلب به طور ناگهانی و غیرمنتظره از تپیدن باز میایستد و اگر در عرض چند دقیقه درمان نشود، باعث مرگ میشود.
اگر تشخیص داده شده است که شما آریتمی قلبی دارید، پزشک شما ممکن است با شما درباره تغییرات سالم در سبک زندگی که میتوانید انجام دهید صحبت کند. شما ممکن است نیاز داشته باشید از فعالیتهایی که میتوانند آریتمی شما را تحریک کنند، اجتناب کنید. این اقدامات ممکن است به جلوگیری از بدتر شدن آریتمی شما کمک کنند.
آریتمی قلبی: انواع، علل و تشخیص
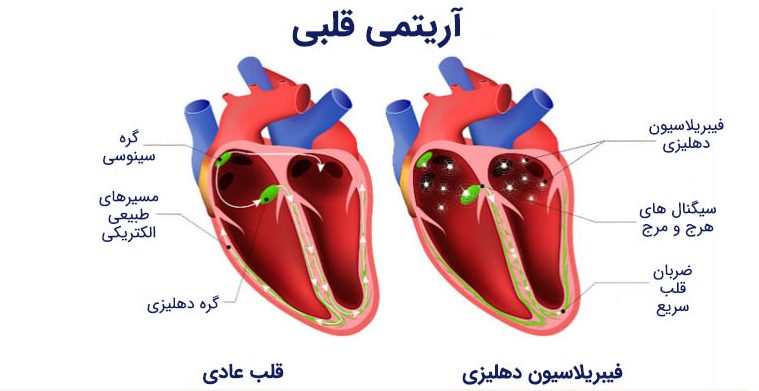
آریتمی قلبی یک اختلال در نرخ یا ریتم ضربان قلب است. آریتمیهای قلبی میتوانند بسته به قسمتی از قلب که تحت تأثیر قرار گرفتهاند و این که آیا ضربان قلب را کند، سریع یا نامنظم میکنند، انواع مختلفی داشته باشند. آریتمی قلبی ممکن است در دهلیزها (اتاقهای بالایی قلب) یا بطنها (اتاقهای پایینی قلب) رخ دهد.
انواع آریتمی قلبی
آریتمیهای قلبی که موجب ضربان کند، سریع یا نامنظم میشوند
برادیکاردی یک ضربان قلب در حالت استراحت است که کمتر از ۶۰ ضربان در دقیقه است. برخی افراد، به ویژه افراد جوان یا ورزشکاران، ممکن است به طور طبیعی ضربان قلب کندتری داشته باشند. اگر ضربان قلب کند دارید، پزشک شما میتواند تشخیص دهد که آیا این برای شما طبیعی است یا خیر.
تاکی کاردی یک ضربان قلب در حالت استراحت است که بیشتر از ۱۰۰ ضربان در دقیقه است. ممکن است ضربان قلب نامنظم نیز داشته باشید.
ضربان پیش از موعد یا اضافی زمانی رخ میدهد که سیگنال ضربان خیلی زود ارسال میشود. این باعث ایجاد یک مکث میشود که به دنبال آن یک ضربان قویتر زمانی که قلب به ریتم عادی خود بازمیگردد، رخ میدهد. این نوع آریتمی قلبی شایع است و میتواند باعث سایر انواع آریتمی قلبی شود.
آریتمیهای فوق بطنی
این نوع آریتمی قلبی در دهلیزها یا دروازههای ورودی به بطنها آغاز میشود.
فیبریلاسیون دهلیزی شایعترین نوع آریتمی قلبی است. بیش از ۲.۵ میلیون نفر در ایالات متحده به فیبریلاسیون دهلیزی مبتلا هستند. این حالت باعث میشود قلب شما بیش از ۴۰۰ ضربان در دقیقه بزند. همچنین، اتاقهای بالایی و پایینی قلب شما به درستی با هم کار نمیکنند. هنگامی که این اتفاق میافتد، اتاقهای پایینی به طور کامل پر نمیشوند یا به اندازه کافی خون به ریهها و بدن پمپ نمیکنند.
فلاتر دهلیزی میتواند باعث شود اتاقهای بالایی قلب شما ۲۵۰ تا ۳۵۰ بار در دقیقه بتپند. سیگنالی که به دهلیزها میگوید بتپند ممکن است توسط بافت آسیب دیده یا زخم مسدود شود. این ممکن است باعث شود اتاقهای بالایی و پایینی قلب با نرخهای مختلف بتپند.
تاکی کاردی فوق بطنی پاروکسیسمال (PSVT) به دلیل مشکلی در سیگنالهای الکتریکی که از اتاقهای بالایی آغاز و به اتاقهای پایینی منتقل میشوند، ضربانهای اضافی ایجاد میکند. این نوع آریتمی قلبی به طور ناگهانی آغاز و پایان مییابد و ممکن است در حین فعالیت بدنی شدید رخ دهد. این حالت معمولاً خطرناک نیست و اغلب در جوانان رخ میدهد.
آریتمیهای بطنی
آریتمیهای بطنی در اتاقهای پایینی قلب، به نام بطنها، آغاز میشوند. این نوع آریتمی قلبی میتواند بسیار خطرناک باشد و معمولاً نیاز به مراقبت پزشکی فوری دارد.
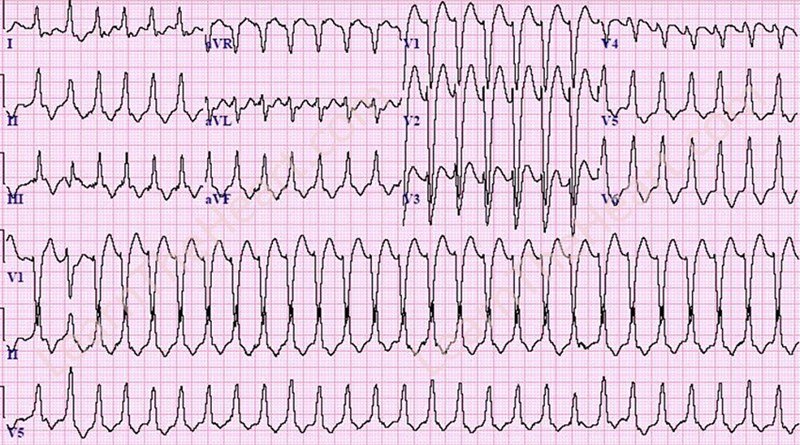
تاکی کاردی بطنی یک ضربان سریع و منظم در بطنهای قلب است که ممکن است تنها برای چند ثانیه یا برای مدت طولانیتری ادامه یابد. چند ضربان تاکی کاردی بطنی معمولاً مشکلی ایجاد نمیکنند. با این حال، اگر این حالت بیش از چند ثانیه ادامه یابد، میتواند به آریتمیهای قلبی جدیتری مانند فیبریلاسیون بطنی منجر شود.
فیبریلاسیون بطنی زمانی رخ میدهد که سیگنالهای الکتریکی باعث لرزش بطنها به جای پمپ کردن منظم خون شوند. بدون پمپ کردن خون توسط بطنها به بدن، ایست قلبی و مرگ میتوانند در عرض چند دقیقه اتفاق بیفتند.
چگونه بدانید که ضربان قلب شما خیلی سریع یا کند است؟
بیشتر بزرگسالان ضربان قلب در حالت استراحت بین ۶۰ تا ۱۰۰ ضربان در دقیقه دارند. برخی از ساعتهای هوشمند یا اپلیکیشنهای گوشی هوشمند میتوانند به شما کمک کنند ضربان قلب در حالت استراحت خود را بیابید. همچنین میتوانید با احساس نبض خود، ضربان قلب خود را بیابید.
برای پیدا کردن نبض، انگشت اشاره و میانی خود را به آرامی روی شریان داخلی مچ هر یک از دستان، زیر انگشت شست، قرار دهید. شما باید یک ضربان یا تپش را زیر انگشتان خود احساس کنید. به عقربه ثانیهشمار نگاه کنید یا تایمر روی کرونومتر یا گوشی خود را تنظیم کنید و تعداد ضربانهایی را که در ۳۰ ثانیه احساس میکنید، بشمارید. آن عدد را دو برابر کنید تا ضربان قلب یا نبض خود را برای یک دقیقه پیدا کنید.
علائم آریتمی قلبی
آریتمی قلبی ممکن است هیچ علائم آشکاری نداشته باشد. اما ممکن است علائمی مانند ضربان کند یا نامنظم قلب یا احساس توقف بین ضربانها را تجربه کنید. همچنین ممکن است احساس کنید که قلبتان یک ضربان را از دست میدهد، لرزش دارد، به شدت میتپد یا خیلی سریع یا خیلی سخت میزند. این حالات به عنوان تپش قلب شناخته میشوند.
سایر علائم آریتمی قلبی
- اضطراب: احساس نگرانی یا ترس بدون دلیل واضح.
- درد یا ناراحتی در قفسه سینه: احساس درد یا فشار در ناحیه قفسه سینه.
- گیجی: احساس سردرگمی یا مشکل در تمرکز.
- مشکل در تنفس، یا نفسنفس زدن در خواب: دشواری در تنفس یا نفسنفس زدن در هنگام خواب.
- سرگیجه و غش: احساس سرگیجه یا افتادن به دلیل ضعف ناگهانی.
- خستگی یا ضعف: احساس خستگی یا ضعف بدون دلیل مشخص.
پیگیری و مدیریت علائم
ثبت زمان و میزان بروز علائم، احساسی که دارید، فعالیتهایی که در حال انجام آنها بودید و تغییرات این موارد در طول زمان میتواند به شما کمک کند. اگر علائم شما بسیار جدی هستند، مانند مشکل در تنفس یا درد قفسه سینه، به مراقبتهای پزشکی اورژانسی نیاز دارید.
آشنایی، مطالعه خواص، عوارض، روش مصرف و خرید قرص آریتمی قلب گیاهی
تشخیص آریتمی قلبی
گاهی اوقات، به خصوص اگر علائم آشکاری از آریتمی قلبی نداشته باشید، پزشک شما ممکن است در طی یک غربالگری یا معاینه معمولی برای ورزشهای رقابتی متوجه شود که شما دچار آریتمی قلبی هستید.
مراحل تشخیص آریتمی قلبی
برای تشخیص آریتمی قلبی، پزشک از شما در مورد هرگونه علائم، عادات زندگی و سایر عوامل خطر آریتمی قلبی سؤال خواهد کرد. همچنین، پزشک یک معاینه فیزیکی انجام خواهد داد که ممکن است شامل مراحل زیر باشد:
- بررسی ورم در پاها یا پاهایتان، که میتواند نشانهای از بزرگ شدن قلب یا نارسایی قلبی باشد.
- بررسی نبض برای تشخیص سرعت ضربان قلب.
- گوش دادن به نرخ و ریتم ضربان قلب.
- گوش دادن به قلب برای شنیدن هرگونه صدای اضافی قلب (سوفل قلبی).
- بررسی علائم سایر بیماریها، مانند بیماری تیروئید که میتواند باعث آریتمی قلبی شود.
اگر شما یا فرزندتان در معرض خطر بالای آریتمی قلبی هستید، پزشک ممکن است شما را به طور منظم با آزمایشهای قلبی غربالگری کند. این آزمایشها که در بخش بعدی توضیح داده میشوند، میتوانند به پزشک کمک کنند تا تشخیص دهد که ضربان قلب شما خیلی سریع، خیلی کند یا نامنظم است، حتی اگر هیچ علائمی نداشته باشید. برخی از این آزمایشها ممکن است ساختار و عملکرد قلب را بررسی کنند یا تعیین کنند که آیا شما دارای عوامل خطر برای توسعه آریتمی قلبی هستید.
آزمایشهای تشخیصی برای آریتمی قلبی
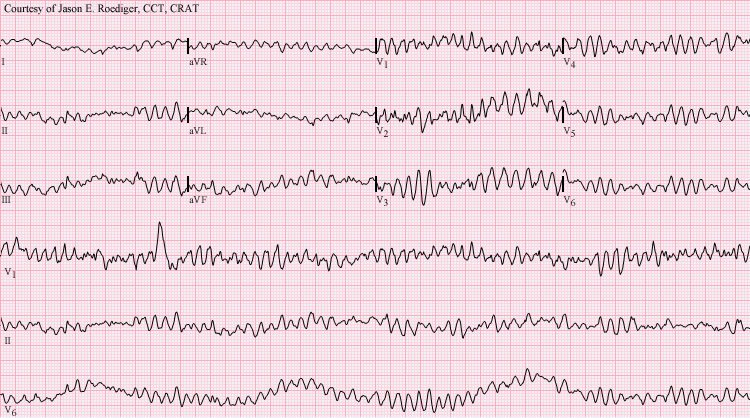
الکتروکاردیوگرام (EKG یا ECG) شایعترین آزمایش برای تشخیص آریتمی قلبی است. یک EKG فعالیت الکتریکی قلب شما را ثبت میکند. پزشک ممکن است در طول یک تست استرس، که فعالیت قلب شما را هنگامی که سخت کار میکند و سریع میزند، ثبت میکند، EKG انجام دهد.
پزشک شما ممکن است سایر آزمایشها را نیز برای تشخیص آریتمی قلبی انجام دهد:
- آزمایش خون سطح برخی مواد در خون مانند پتاسیم یا سایر الکترولیتها و هورمون تیروئید را اندازهگیری میکند.
- مانیتورهای ضبط بلند مدت شامل مانیتور هولتر و رکوردرهای حلقهای قابل کاشت هستند. این دستگاهها ریتم قلب شما را در حالی که فعالیتهای عادی خود را انجام میدهید، ضبط میکنند. مانیتورهای هولتر با استفاده از دستگاهی که بیرون بدن شما قرار دارد، ریتم قلب شما را اندازهگیری میکنند و معمولاً برای مدت زمان کوتاهی استفاده میشوند. برای یک رکوردر حلقهای قابل کاشت، پزشک دستگاه را زیر پوست شما قرار میدهد. این رکوردر دادهها را به مطب پزشک منتقل میکند. رکوردرهای حلقهای قابل کاشت ممکن است برای مدت طولانیتری استفاده شوند و به پزشک کمک کنند تا بفهمد چرا شما دچار تپش قلب یا ضعف ناگهانی میشوید، به خصوص اگر این علائم به ندرت اتفاق بیفتند.
- مطالعه الکتروفیزیولوژی (EPS) که توسط یک کاردیولوژیست EPS انجام میشود، فعالیت الکتریکی قلب شما را اندازهگیری میکند. پزشک یک سیم را از طریق یک رگ خونی به قلب شما میفرستد. سیم به طور الکتریکی قلب شما را تحریک میکند و هر آریتمی زیر بنایی را اگر وجود داشته باشد، تحریک میکند. اگر شما دارای شرایط دیگری هستید که ممکن است خطر شما را افزایش دهد، یک EPS میتواند به پزشک کمک کند تا خطر توسعه آریتمی قلبی را مشخص کند. یک EPS همچنین به پزشک اجازه میدهد تا بررسی کند آیا یک درمان مانند دارو مشکل را متوقف خواهد کرد یا خیر.
- آزمایش میز تیلت ممکن است به یافتن علت ضعف ناگهانی کمک کند. شما روی میزی دراز میکشید که از حالت درازکش به حالت ایستاده تغییر وضعیت میدهد. این تغییر وضعیت ممکن است باعث شود شما ضعف کنید. پزشک علائم، ضربان قلب، خواندن EKG و فشار خون شما را در طول آزمایش مشاهده میکند.
- آزمایش ژنتیکی میتواند بررسی کند که آیا شما دارای نوعی آریتمی قلبی هستید که توسط ژنهای خاصی ایجاد میشود. این آزمایش زمانی مهم است که یکی یا چند نفر از نزدیکان شما دارای آریتمی قلبی ناشی از همان ژن باشند یا دچار ایست قلبی شده باشند.
- آزمایشهای تصویربرداری قلب مانند سیتیاسکن یا تصویربرداری رزونانس مغناطیسی قلب (MRI) ممکن است ساختار اتاقهای قلب شما را بررسی کنند، نشان دهند که قلب شما چقدر خوب کار میکند، به دنبال نشانههایی از بافت زخم در عضله قلب باشند یا گاهی ممکن است به شریانهای قلب نگاه کنند.
قرص کاردیوتون دینه، قرص آریتمی قلب کاملا گیاهی
علل و عوامل خطر آریتمی قلبی
آریتمی قلبی اغلب به دلیل مشکل در سیگنالهای الکتریکی درون قلب ایجاد میشود. گاهی اوقات، یک آریتمی توسط یک عامل محرک آغاز میشود. در برخی موارد علت آریتمی ناشناخته است.
مشکلات سیستم الکتریکی قلب
سیگنالهای الکتریکی قلب کنترل میکنند که قلب با چه سرعتی ضربان داشته باشد. مشکلی در این سیگنالهای الکتریکی میتواند باعث ایجاد ریتم نامنظم شود. این وضعیت زمانی رخ میدهد که سلولهای عصبی که سیگنالهای الکتریکی تولید میکنند به درستی کار نکنند یا سیگنالهای الکتریکی به طور طبیعی از قلب عبور نکنند. همچنین، ممکن است بخش دیگری از قلب شروع به تولید سیگنالهای الکتریکی کند و ریتم عادی ضربان قلب را مختل کند.
شرایطی که باعث کاهش سرعت سیگنالهای الکتریکی قلب میشوند به عنوان اختلالات هدایت شناخته میشوند.
برای درک آریتمی قلبی، کمک میکند که بدانیم سیستم الکتریکی قلب چگونه کار میکند.
چه عواملی خطر آریتمی قلبی را افزایش میدهند؟
سن
با افزایش سن، تغییراتی در قلب مانند ایجاد زخم و تاثیرات سایر شرایط مزمن میتواند خطر آریتمی قلبی را افزایش دهد. افراد مسن همچنین بیشتر احتمال دارد که به بیماریهای دیگری مانند فشار خون بالا، نارسایی قلبی، دیابت و بیماری تیروئید مبتلا شوند که میتوانند منجر به آریتمی قلبی شوند. آریتمیهایی که توسط نقصهای مادرزادی قلبی یا شرایط ارثی ایجاد میشوند در کودکان و جوانان بیشتر رایج هستند.
تاریخچه خانوادگی و ژنتیک
آریتمی قلبی میتواند در خانوادهها رخ دهد. اگر والدین یا یکی از نزدیکان شما دچار آریتمی قلبی باشند، ممکن است خطر افزایش یافتهای برای برخی از انواع آریتمی داشته باشید.
عادات زندگی
خطر آریتمی قلبی ممکن است بالاتر باشد اگر:
- سیگار میکشید.
- از داروهای غیرقانونی مانند کوکائین یا آمفتامینها استفاده میکنید.
- الکل را بیش از حد مجاز مصرف میکنید (بیش از ۲ نوشیدنی در روز برای مردان و ۱ نوشیدنی در روز برای زنان).
داروها
گاهی اوقات، داروهایی که پزشک برای سایر شرایط سلامتی تجویز میکند میتوانند باعث آریتمی قلبی شوند. درباره خطر آریتمی با پزشک خود صحبت کنید اگر دارویی برای فشار خون بالا یا شرایط روانی مصرف میکنید.
برخی آنتیبیوتیکها و داروهای بدون نسخه برای آلرژی و سرماخوردگی نیز میتوانند خطر آریتمی قلبی را در برخی افراد افزایش دهند.
سایر شرایط سلامتی
احتمال آریتمی قلبی ممکن است بیشتر باشد اگر:
- بیماریهای قلب و عروق خونی مانند کاردیومیوپاتی، نقصهای مادرزادی قلبی، حمله قلبی و التهاب قلب داشته باشید.
- بیماری کلیه داشته باشید.
- بیماریهای ریوی مانند بیماری انسدادی مزمن ریه (COPD) داشته باشید.
- چاق باشید.
- آپنه خواب داشته باشید که میتواند با جلوگیری از دریافت اکسیژن کافی به قلب فشار وارد کند.
- هورمون تیروئید زیاد یا کم داشته باشید.
- عفونتهای ویروسی مانند آنفولانزا (فلو) یا COVID-19 داشته باشید.
جراحی
ممکن است در روزها و هفتههای اولیه پس از جراحیهایی که قلب، ریهها یا گلو را درگیر میکنند، در معرض خطر بالاتری برای توسعه آریتمی قلبی باشید.

چه عواملی میتوانند آریتمی قلبی را تحریک کنند؟
اگر هر کدام از عوامل خطر را داشته باشید، برخی شرایط ممکن است آریتمی قلبی را تحریک کنند. این شرایط شامل هر چیزی است که باعث میشود قلب شما سختتر کار کند، فشار خون شما را افزایش دهد یا بدن شما هورمونهای استرس را آزاد کند.
عوامل تحریککننده شامل:
- سطح قند خون بسیار پایین یا بسیار بالا.
- کافئین، داروهای غیرقانونی و داروهایی که شما را هشیارتر یا انرژی بیشتری به شما میدهند.
- کمآبی بدن.
- سطح پایین الکترولیتها مانند پتاسیم، منیزیم یا کلسیم.
- فعالیت بدنی.
- استرس عاطفی شدید، اضطراب، خشم، درد یا یک سورپرایز ناگهانی.
- استفراغ یا سرفه.
با پزشک خود درباره عوامل تحریککننده و آنچه که میتوانید برای اجتناب از آنها انجام دهید، صحبت کنید.
چگونه میتوانید از آریتمی قلبی پیشگیری کنید؟
اگر در معرض خطر بالای آریتمی قلبی هستید، پزشک ممکن است از شما بخواهد برخی اقدامات را برای کمک به پیشگیری از آنها انجام دهید.
- از عوامل تحریککننده آریتمی قلبی اجتناب کنید.
- درمان سایر شرایط سلامتی که ممکن است باعث آریتمی شوند.
- تغییرات سبک زندگی مفید برای قلب ایجاد کنید، مانند انتخاب غذاهای سالم برای قلب، فعالیت بدنی منظم، هدفگذاری برای وزن سالم، ترک سیگار و مدیریت استرس.
- با پزشک خود صحبت کنید اگر نیاز به جراحی قلب دارید. تیم بهداشتی شما ممکن است سطح الکترولیتهای شما را مدیریت کند و در طول یا پس از عمل از داروها استفاده کند تا از آریتمی پیشگیری شود.
- اگر فرزندی دارید که به دلیل شرایطی در معرض خطر آریتمی است، با پزشک فرزندتان درباره نحوه پیشگیری از آریتمی صحبت کنید. برای مثال:
- اگر نوزاد دارید، توصیههای ایمن برای خواب را دنبال کنید تا خطر سندرم مرگ ناگهانی نوزاد (SIDS) کاهش یابد.
- ممکن است فرزند شما نیاز به معاینات منظم داشته باشد تا پزشک بتواند الگوها یا علائم آریتمی که ممکن است با گذشت زمان توسعه یابد را بررسی کند.
درمانهای رایج برای آریتمی قلبی
درمانهای رایج آریتمی قلبی شامل مصرف داروها، جراحی برای کاشت دستگاههایی که ضربان قلب شما را کنترل میکنند و سایر روشها برای درمان مشکلات سیگنالهای الکتریکی در قلب میشود. همچنین ممکن است نیاز باشد تغییرات سالم در سبک زندگی خود ایجاد کنید تا خطر شرایطی که میتواند آریتمی شما را بدتر کند، مانند فشار خون بالا و سایر انواع بیماری قلبی، کاهش دهید.
چگونه آریتمی قلبی درمان میشود؟
داروها
ممکن است به یک یا چند دارو برای درمان ضربان قلب کند، سریع یا نامنظم نیاز داشته باشید. گاهی اوقات داروها با سایر درمانها استفاده میشوند. اگر دوز داروها بسیار بالا باشد، میتواند آریتمی را بدتر کند. این اتفاق بیشتر در زنان نسبت به مردان رخ میدهد. اگر علائم شما بدتر شد، با پزشک خود صحبت کنید.
- دارو برای درمان ضربان قلب کند (مانند آتروپین) ممکن است توسط خدمات اورژانس پزشکی (EMS) یا در اتاق اورژانس (ER) تجویز شود. آتروپین ممکن است باعث مشکل در بلع شود.
- دارو برای درمان ضربان قلب سریع شامل:
- آدنوزین که میتواند باعث درد قفسه سینه، برافروختگی، تنگی نفس و فیبریلاسیون دهلیزی شود و ممکن است توسط EMS یا در ER تجویز شود.
- بتا بلاکرها که میتوانند باعث خستگی، مشکلات معده یا خواب و اختلال عملکرد جنسی شوند و ممکن است برخی از اختلالات هدایت را بدتر کنند.
- مسدود کنندههای کانال کلسیم که میتوانند باعث مشکلات گوارشی، تورم پاها یا فشار خون پایین شوند.
- دیگوکسین که برای درمان فیبریلاسیون دهلیزی استفاده میشود و میتواند باعث تهوع، استفراغ و اسهال شود.
- مسدود کنندههای کانال پتاسیم که میتوانند باعث فشار خون پایین، مشکلات تیروئیدی، شرایط ریوی یا نوع دیگری از آریتمی شوند.
- مسدود کنندههای کانال سدیم که خطر ایست قلبی ناگهانی را در افرادی که بیماری قلبی دارند افزایش میدهند.
روشها و دستگاهها
اگر داروها به طور کافی آریتمی شما را درمان نکنند، ممکن است نیاز به یکی از روشها یا دستگاههای زیر داشته باشید.
- کاردیوورژن: یک روش است که از شوکهای الکتریکی خارجی برای بازگرداندن ریتم طبیعی قلب استفاده میکند.
- در مواقع اضطراری برای پیشگیری از مرگ زمانی که ضربان نامنظم در بطنهای قلب باعث ایست قلبی شود، به کاردیوورژن دفیبریلاسیون گفته میشود. همچنین ممکن است کاردیوورژن برنامهریزی شده برای درمان آریتمیهای دهلیزی (فیبریلاسیون دهلیزی) انجام شود.
- ابلیشن کاتتر: یک روش برای متوقف کردن سیگنالهای الکتریکی غیرطبیعی است که از طریق قلب شما عبور میکنند و باعث ضربان نامنظم میشوند.
- این روش در بیمارستان انجام میشود و شامل عبور کاتترهای قابل انعطاف از طریق رگهای خونی تا رسیدن به قلب است. بعضی از کاتترها دارای الکترودهای سیمی هستند که منبع ضربانهای غیرطبیعی را ثبت و مکانیابی میکنند.
- دفیبریلاتورهای قابل کاشت (ICD): دستگاههایی هستند که با ارسال یک پالس یا شوک الکتریکی به قلب، ضربان قلب را به حالت طبیعی بازمیگردانند. ICDها میتوانند مرگ ناگهانی را در افرادی که در معرض خطر بالای آریتمیهای تهدید کننده زندگی هستند، پیشگیری کنند.
- ضربانسازها: دستگاههای کوچکی هستند که پالسهای الکتریکی ارسال میکنند تا ضربان قلب شما را در یک نرخ و ریتم طبیعی نگه دارند. ضربانسازها میتوانند به کمک کنند تا اتاقهای قلب شما به طور هماهنگ ضربان بزنند.
درمان علت آریتمی قلبی
پزشک شما ممکن است درباره اقداماتی برای مدیریت علت آریتمی شما، مانند مشکل در سطح الکترولیتها، فشار خون بالا، بیماری قلبی، آپنه خواب یا بیماری تیروئید صحبت کند. ممکن است پزشک شما از مکملها برای درمان سطح پایین منیزیم یا پتاسیم استفاده کند.
مانورهای واگ
مانورهای واگ تکنیکهای آرامسازی هستند که ممکن است به کند کردن ضربان قلب شما کمک کنند.
تکنیکهایی که تیم بهداشتی شما ممکن است شما را از طریق آنها راهنمایی کند شامل موارد زیر است:
- سرفه یا ایجاد حالت تهوع
- نگه داشتن نفس و زور زدن (مانور والسالوا)
- دراز کشیدن
- قرار دادن حولهای که در آب یخ فرو رفته است بر روی صورت
اگر به آریتمی قلبی مبتلا شدهاید
اگر به آریتمی قلبی مبتلا شدهاید، حتماً برنامه درمانی خود را دنبال کنید. قرارهای منظم با پزشک خود را نگه دارید و درباره اقداماتی که میتوانید انجام دهید تا آریتمی شما دوباره رخ ندهد یا بدتر نشود، مشورت کنید.
چه مشکلاتی میتواند ناشی از آریتمی قلبی باشد؟
آریتمیهای قلبی که تشخیص داده نشدهاند یا درمان نشده باقی بمانند، میتوانند باعث عوارضی شوند که قلب و مغز شما را تحت تأثیر قرار میدهند. این عوارض ممکن است شامل موارد زیر باشند:
- ایست قلبی: آریتمیها میتوانند باعث شوند قلب شما به طور ناگهانی و غیرمنتظره از ضربان باز بماند.
- نارسایی قلبی: آریتمیهای مکرر میتوانند کاردیومیوپاتی را ایجاد کنند که ممکن است به نارسایی قلبی منجر شود. این یک وضعیت جدی است که زمانی رخ میدهد که قلب شما نمیتواند خون کافی برای نیازهای بدن شما پمپاژ کند.
- مشکلات تفکر و حافظه: بیماری آلزایمر و دمانس عروقی در افرادی که آریتمی دارند شایعتر است. این ممکن است به دلیل کاهش جریان خون به مغز شما به مرور زمان باشد.
- سکته مغزی: با آریتمیها، خون میتواند در دهلیزهای بالای قلب تجمع کند و باعث تشکیل لختههای خونی شود. اگر یک لخته جدا شود و به مغز برود، میتواند باعث سکته مغزی شود.
- سندروم مرگ ناگهانی نوزاد (SIDS): اگر نوزاد شما با نوعی آریتمی ارثی متولد شده باشد، ممکن است خطر بیشتری برای SIDS داشته باشد.
- بدتر شدن آریتمیها: برخی آریتمیها ممکن است به مرور زمان بدتر شوند یا نوع دیگری از آریتمی را تحریک کنند.
مدیریت آریتمیها در خانه
- در صورت احساس سرگیجه یا غش یا احساس تپش قلب، دراز بکشید. سعی نکنید راه بروید یا رانندگی کنید. این علائم را به پزشک خود گزارش دهید.
- درباره تکنیکهایی که میتوانید در خانه انجام دهید اگر متوجه تند شدن ضربان قلب خود شدید، با پزشک خود صحبت کنید.
- از پزشک خود بپرسید چه نوع و میزان فعالیتهای ورزشی برای شما ایمن است. ممکن است بخواهید در مکانهای عمومی یا با دوستی که بتواند در صورت لزوم کمک کند، ورزش کنید.
- یاد بگیرید چگونه نبض خود را بگیرید. از پزشک خود بپرسید چه نبضی برای شما طبیعی است. تغییرات در نرخ نبض خود را ثبت کرده و این اطلاعات را با پزشک خود به اشتراک بگذارید.
- یک کارت شناسایی پزشکی همراه داشته باشید یا یک گردنبند یا دستبند شناسایی پزشکی بپوشید. اینها باید اطلاعاتی درباره وضعیت شما و اطلاعات تماس پزشک شما داشته باشند. این به کارکنان پزشکی و دیگران کمک میکند تا در مواقع اضطراری از وضعیت شما مطلع شوند.
- یک برنامه برای مدیریت مشکلات ضربان قلب خود داشته باشید. به دیگران اطلاع دهید که ممکن است شما غش کنید یا قلبتان از ضربان باز بماند. به آنها بگویید که در صورت مشاهده علائم عوارض جدی فوراً با ۹۱۱ تماس بگیرند.
- از یکی از عزیزان بخواهید تا احیای قلبی ریوی (CPR) را یاد بگیرد در صورت توقف ضربان قلب شما. همچنین ممکن است بخواهید یک دستگاه دفیبریلاتور خارجی خودکار (AED) در خانه یا محل کار خود داشته باشید. این دستگاه از شوکهای الکتریکی برای بازگرداندن ریتم طبیعی قلب استفاده میکند. کسی در خانه یا محل کار شما باید نحوه استفاده از AED را آموزش ببیند. اگر فرد آموزش دیده در دسترس نباشد، فرد غیرآموزشدیده نیز میتواند از AED برای نجات جان شما استفاده کند.
شناخت عوامل تحریک آریتمی
پزشک ممکن است بسته به عوامل تحریک آریتمی شما، این پیشگیریها را پیشنهاد دهد:
- از ورزشهای تماس مستقیم که ممکن است باعث جابهجایی ضربانساز یا دفیبریلاتور قابل کاشت شود، پرهیز کنید.
- از فعالیتهای با شدت بالا مانند شنا یا غواصی پرهیز کنید.
- مصرف کافئین را که در قهوه، چای، نوشابه و شکلات وجود دارد، محدود یا اجتناب کنید.
- زنگهای هشدار و گوشی خود را تغییر دهید تا از استرس ناگهانی یا صداهای بلند جلوگیری کنید.
- قبل از مصرف داروهای بدون نسخه، مکملهای تغذیهای یا داروهای سرماخوردگی و آلرژی با پزشک خود مشورت کنید.
ایجاد تغییرات سالم در سبک زندگی
پزشک شما ممکن است از شما بخواهد تغییرات سالم در سبک زندگی خود ایجاد کنید تا خطر عوارض را کاهش دهید.
- به وزن سالم برسید.
- غذاهای سالم برای قلب انتخاب کنید.
- فعالیت بدنی منظم داشته باشید.
- استرس را مدیریت کنید.
- سیگار را ترک کنید.
- ممکن است پزشک شما از شما بخواهد که مصرف الکل را کاهش داده یا متوقف کنید.
دریافت مراقبتهای پزشکی منظم
میزان نیاز شما به ملاقاتهای بعدی با پزشک بستگی به علائم و درمان شما دارد.
- برای شرایطی که میتواند آریتمیها را تحریک یا بدتر کند، سریعاً درمان دریافت کنید.
- تمام قرارهای پزشک خود را نگه دارید. فهرست تمام داروهایی که مصرف میکنید را به هر ملاقات با پزشک و اورژانس ببرید. این به پزشکان کمک میکند تا دقیقاً بدانند چه داروهایی مصرف میکنید و از اشتباهات دارویی جلوگیری کنند. ممکن است نیاز به آزمایشهای قلب و خون منظم داشته باشید تا ببینید درمان شما چقدر موثر است. همچنین ممکن است نیاز به چکاپهای منظم برای نظارت بر ضربانساز یا ICD خود داشته باشید.
- داروهای خود را طبق دستور پزشک مصرف کنید. بدون مشورت با پزشک هیچ دارویی را قطع نکنید.
- به پزشک خود بگویید اگر از داروهای خود عوارض جانبی مانند افسردگی، سرگیجه یا تپش قلب دارید. برخی داروها میتوانند باعث فشار خون پایین یا کند شدن ضربان قلب شوند یا نارسایی قلبی را بدتر کنند. بدون صحبت با پزشک، داروهای خود را قطع نکنید.
- به پزشک خود بگویید اگر علائم شما بدتر شده یا علائم جدیدی دارید. به مرور زمان، آریتمیها ممکن است بیشتر شوند، طولانیتر شوند یا بدتر شوند. این میتواند درمان شما را کمتر مؤثر کند.
مراقبت از سلامت روان
زندگی با آریتمی ممکن است باعث ترس، اضطراب، افسردگی و استرس شود. درباره احساستان با تیم بهداشتی خود صحبت کنید. صحبت با مشاور حرفهای نیز میتواند کمک کند.
- اگر افسرده هستید، ممکن است نیاز به داروها یا درمانهای دیگری داشته باشید که میتواند کیفیت زندگی شما را بهبود بخشد.
- پیوستن به گروه حمایتی بیماران ممکن است به شما کمک کند با زندگی با آریتمی سازگار شوید. میتوانید ببینید که دیگران چگونه با این وضعیت کنار آمدهاند. درباره گروههای حمایتی محلی با پزشک خود صحبت کنید یا با یک مرکز پزشکی منطقهای مشورت کنید.
- حمایت از خانواده و دوستان نیز میتواند به کاهش استرس و اضطراب کمک کند. به عزیزانتان بگویید که چه احساسی دارید و چه کاری میتوانند برای کمک انجام دهند.
- برخی افراد میآموزند که آریتمی دارند زیرا بعد از مرگ ناگهانی یکی از اعضای خانواده تحت آزمایش قرار میگیرند. مشاوره سوگ میتواند به شما کمک کند اگر این اتفاق برای شما رخ داده است. درباره پیدا کردن یک مشاور سوگ با پزشک خود مشورت کنید.